Avant, pendant et après traitement
Avant une consultation, le patient peut préparer ses questions pour faciliter la qualité d’un échange avec le médecin et les membres de l’équipe soignante.
Les questions peuvent être multiples et les réponses pas toujours connues. Se donner des priorités adaptées à chaque étape, privilégier les informations essentielles, les éléments de décision et la mise en œuvre pratique du traitement est une approche possible. Accepter de différer certaines questions qui pourront trouver réponses en temps voulu est parfois préférable.
Les questions ci-dessous sont données à titre d’exemples et seront complétées en fonctions des besoins de chaque patient, dans le but d’être bien informé et comprendre ce qui est connu.
Au moment du diagnostic
- Quel est le type de mon lymphome ?
- Quel est le stade du lymphome et où est-il localisé d’après les examens réalisés ?
- Est-ce que le lymphome dont je suis atteint(e) nécessite obligatoirement un traitement ?
- Quels changements dois-je faire dans mon mode de vie pendant et après le traitement ?
Avant de décider du traitement
- Comment le traitement est-il décidé ?
- Quels sont les objectifs du traitement, rémission ou guérison ?
- Quels sont les conséquences du traitement auxquelles je dois m’attendre pendant le traitement et dans les mois suivants ?
- Est-ce que le traitement peut avoir des conséquences sur ma fertilité ?
- Est-ce qu’un essai thérapeutique va m’être proposé ?
- Pourquoi ne pas traiter le lymphome dont je suis atteint(e) ?
Le traitement et les aspects pratiques
- Quelle sera la durée du traitement ?
- Quel sera le calendrier de traitement et des examens nécessaires pour contrôler l’efficacité du traitement?
- Combien de temps dureront les traitements ?
- Un traitement du lymphome par voie orale est-il possible dans mon cas ?
- Est-ce que le traitement risque de modifier ma vie au quotidien ?
- Est-ce que je pourrais continuer à travailler pendant le traitement ?
- Quelle personne et à quel moment puis-je appeler si j’ai besoin pendant le traitement ?
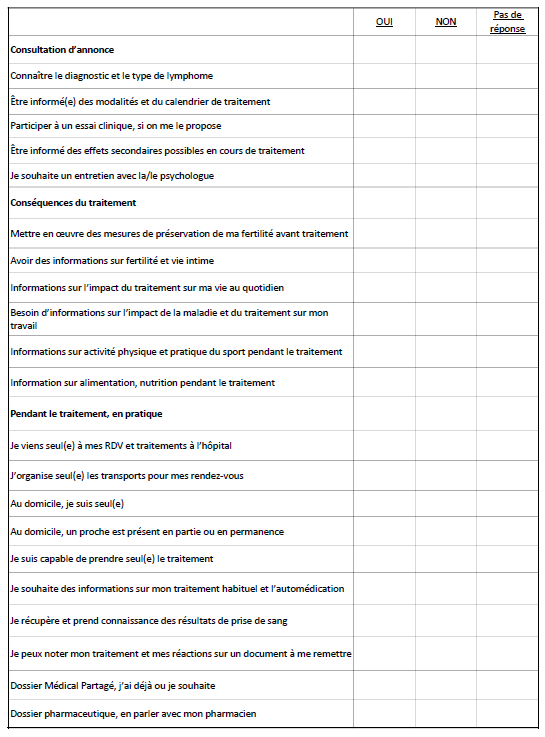
Comment rendre moins difficile votre expérience personnelle sur le parcours de soins et permettre aux professionnels de santé de mieux répondre à vos besoins ?
Si vous le souhaitez, vous pouvez
- Faire part de vos interrogations, attentes et besoins
- Dire ce que vous pouvez et souhaitez faire pour participer vous-mêmes, avec vos proches, aux différentes étapes de votre parcours de soins
- Anticiper vos échanges et préparer vos questions
Les sujets non exhaustifs proposés ci-dessous peuvent être partagés avec votre médecin, l’équipe spécialisée, l’infirmière de ville, votre pharmacien.
L’intrusion du lymphome dans votre vie peut modifier vos relations personnelles et les rapports familiaux. En plus des difficultés liées au lymphome, vous aurez le souci d’en limiter les répercussions pour vos proches et si vous êtes parent, pour votre enfant. Mais parler de votre maladie n’est pas chose facile. Les lymphomes se distinguent d’autres cancers, ils regroupent de nombreuses entités dont les manifestations cliniques, les modalités de prise en charge, l’évolution entre guérison, vivre avec le lymphome et une issue fatale, sont très différentes. Les informations personnalisées, apportées par votre médecin et l’équipe spécialisée sont prioritaires sur des données générales (internet), les échanges de la salle d’attente…Comme toutes les informations sur la maladie et le traitement ne peuvent être réunies en un seul temps, communiquer par étapes est préférable et souvent une obligation.
Vie de famille et lymphomes
Le type de lymphome, les modalités et conséquences du traitement, les étapes du parcours de soins, sont les fondamentaux pour vous permettre d’être acteur avec les professionnels de santé. Il vous appartient de partager avec vos proches certaines informations, aidé si besoin par votre personne de confiance.
Votre position et rôle au sein de la famille, la composition de l’entourage, vos émotions, craintes et souhaits personnels peuvent être des motivations ou des freins pour parvenir à communiquer à propos de votre maladie.
Le cancer et les contraintes du traitement peuvent modifier les rôles et responsabilités. Les tâches de la vie quotidienne peuvent nécessiter de nouvelles répartitions ajustables dans le temps. Si des membres de l’entourage veulent vous aider, dites-leur vos besoins.
Liens utiles
Information de l’entourage sur le site de l’Institut national du cancer
https://www.e-cancer.fr/Patients-et-proches/Aider-un-proche-malade/Information-de-l-entourage/Decider-d-informer-ses-proches
La vie de famille sur le site de la Société canadienne du cancer
https://cancer.ca/fr/living-with-cancer/coping-with-changes/family-life
Enfants de parents atteints de lymphome
Avoir un/des enfant(s) et un lymphome est source d’une quantité de questions, en particulier avec les jeunes enfants. Être en confiance pour faire face, vous et votre enfant, est essentiel. Les capacités d’adaptation et les ressources de chaque enfant peuvent parfois surprendre les parents.
Pourquoi, quand et comment leur parler de votre maladie.
Il est indispensable de le tenir au courant des événements. Le laisser à l’écart risque de le faire souffrir davantage. Il n’y a pas obligation de tout lui dire, mais ce que vous dites doit être vrai. Les parents sont à même de fractionner les informations et les répartir dans le temps pour respecter le rythme dont chaque enfant a besoin pour les intégrer. L’âge, la capacité de compréhension de l’enfant, des facteurs individuels conditionnent les modalités d’informations et de partages.
Informer avant la survenue d’effets secondaires des traitements.
Anticiper les adaptations nécessaires de la vie familiale.
Accepter de répondre aux questions avec des mots simples.
Se rendre disponible pour parler des difficultés et des interrogations.
Savoir recourir à une aide extra familiale et professionnelle.
Liens utiles
Document téléchargeable : Parler de son lymphome à ses proches et enfants
Le second avis fait partie des droits des patients.
Il n’est pas nécessaire de demander une autorisation, mais il est préférable de le solliciter avec un courrier du médecin traitant justifiant cette démarche dans le parcours de soins.
La démarche doit être facilitée pour le patient et réalisée avec transparence, en informant le médecin onco-hématologue qui a donné le premier avis.
La demande de second avis ne doit pas retarder le traitement.
Un avis sur dossier nécessite l’accord du patient et doit être adressé à un médecin qui le transmet au patient.
Pour adresser une demande d’avis en vue d’une consultation et/ou prise en charge des soins, il est recommandé de communiquer :
- Coordonnées de la personne faisant la demande
- Coordonnées du patient
- Coordonnées du médecin traitant ou du médecin adressant la demande à qui l’avis sera adressé
- Préciser la nature de la demande
- Documents : courrier médical, comptes rendus histo-pathologiques, imagerie médicale, résultats biologiques, traitements reçus et résumé de l’évolution de la maladie le cas échéant.
Les polynucléaires neutrophiles (globules blancs contribuant à l’élimination des bactéries) sont évalués après prise de sang sur l’hémogramme, avec une limite basse de la normale chez l’adulte à 1800 – 2000 neutrophiles par microlitre de sang. Une neutropénie est une diminution dans le sang du nombre de polynucléaires neutrophiles inférieure à la limite basse de la normale (< 1800 neutrophiles par microlitre de sang chez l’adulte). La diminution du nombre de polynucléaires neutrophiles définit plusieurs grades (1 à 4). La neutropénie peut être modérée (1000 à 1500 neutrophiles par microlitre de sang, grade 2), sévère (500 à 1000 neutrophiles par microlitre de sang, grade 3) ou menaçant la vie (inférieure à 500 neutrophiles par microlitre de sang, grade 4).
Neutropénie induite par la chimiothérapie
La fréquence, la date d’apparition, l’intensité, la durée et la date de récupération d’une neutropénie induite par la chimiothérapie sont fonction des médicaments de chimiothérapie et des doses utilisées. Certains traitements entrainent peu ou pas de neutropénie, d’autres sont suivis habituellement d’une neutropénie de courte durée, ne dépassant pas 7 jours, et d’autres sont suivis d’une neutropénie profonde et plus durable, souvent associée à une baisse des globules rouges et des plaquettes, nécessitant des mesures spécifiques.
Prévention de la neutropénie et réduction de sa durée
Un traitement par facteur de croissance est une prescription courante pour éviter une neutropénie ou réduire sa durée. La prescription dépend du type de chimiothérapie, la date de début des injections sous-cutanées de facteur de croissance et la durée du traitement sont adaptées en fonction du protocole de chimiothérapie et de la date de récupération des polynucléaires neutrophiles sur les prises de sang.
Neutropénie et risque infectieux
Une neutropénie peut favoriser la survenue d’un épisode est un facteur de risque infectieux ; le risque infectieux est corrélé à l’intensité de la neutropénie.
Une neutropénie fébrile est définie par l’association de deux critères :
1/ Fièvre supérieure ou égale à 38,3 °C ou température corporelle supérieure
ou égale à 38°C à deux prises et à au moins une heure d’intervalle.
2/ Une neutropénie inférieure ou égale à 500 /mm3
ou inférieure à 1000 / mm3 avec diminution prévisible à 500 / mm3 ou moins dans les 48H.
Signes d’alerte pour le patient : Fièvre supérieure à 38,3°C ou une température inférieure à 36,5°C, frissons, sensation de malaise, toux, diarrhée ou point d’appel infectieux (pharyngite, douleurs d’oreille, lésion cutanée…) peuvent traduire une infection et justifient que le patient contact le médecin traitant et/ou l’équipe hospitalière.
Rôle du patient pour bien gérer les risques infectieux pendant la chimiothérapie :
- Récupérer les résultats de prises de sang (hémogramme)
- Reporter si possible sur un tableau certains résultats (hémoglobine, globules blancs, polynucléaires neutrophiles en valeur absolue, plaquettes)
- Être informé des risques de neutropénie fébrile
- Appliquer les recommandations de l’équipe de soins et du médecin traitant
Liens utiles
Les effets secondaires hématologiques (neutropénie) de la chimiothérapie sur le site Infocancer
Documents téléchargeables Lymphoma care
- Neutropénie et risque infectieux
- Evaluation pendant le traitement
- Classification et gradation des principaux événements indésirables
Maintenir un apport calorique suffisant, équilibré et sans excès.
Le bon contrôle de la courbe de poids
Mieux résister aux effets secondaires du traitement
Se défendre contre les risques infectieux
Les repas : sources de détente et plaisir plutôt que contrainte et dégoût
Une alimentation équilibrée en protéines, glucides, graisses, eau, vitamines et sels minéraux
L’eau et les liquides en quantité suffisante pour prévenir la déshydratation, avec si besoin, les conseils de l’équipe de soins.
Des aliments variés et une présentation attrayante.
L’aide des diététiciens, quand et comment ?
Quand :
Situations spécifiques aux patients atteints d’hémopathies : aplasie après chimiothérapie, greffe de cellules hématopoïétiques
Présence de symptômes : appétit réduit entrainant une perte de poids, troubles du transit intestinal (diarrhée, constipation), difficultés à avaler, changement du goût des aliments.
Comment :
Période d’aplasie et après greffe : éviter les fruits crus, bien laver les fruits et légumes
Définir des objectifs nutritionnels, suggestions pratiques, suivi nutritionnel si besoin.
Recommandations spécifiques à certains aliments
Des aliments peuvent avoir un effet sur certains traitements (blocage enzymatique et réduction de l’absorption intestinale du médicament, modification de métabolisme d’un médicament) et justifient de prendre l’avis du médecin : pamplemousse, oranges sanguines (dites de Séville ou maltaises), mures.
Le thé vert : interaction possible avec le Bortezomib
Le millepertuis ne doit être utilisé qu’avec précautions en raisons d’interactions avec plusieurs médicaments.
La lecture de la notice d’information du médicament est recommandée et si besoin l’avis du médecin et du pharmacien.
Liens utiles
L’alimentation pendant et après un cancer
Principes de radioprotection en Médecine
La démarche de protection des personnes exposées à des fins médicales s’appuie sur deux grands principes :
- La justification des pratiques, une analyse préalable par un médecin permet de garantir :
- Que l’exposition présente un bénéfice clinique direct suffisant par rapport au risque encouru par le patient ;
- Qu’aucune autre technique d’efficacité comparable comportant de moindres risques ou totalement dépourvue de risque n’est disponible.
- L’optimisation de toutes les expositions au niveau le plus bas possible compatible avec l’obtention de l’information diagnostique recherchée en imagerie.
Caractérisation des effets biologiques des rayonnements : dose absorbée, dose équivalente, dose efficace
Les rayonnements ionisants (RI) cèdent tout ou partie de leur énergie à la matière qu’ils traversent. La quantité d’énergie (Joule, J) déposée par unité de masse (KG) est la dose absorbée (D) exprimée en Gray (1 Gy = 1 J / KG). C’est une grandeur qui se mesure.
A doses absorbées égales, les effets biologiques des RI dépendent de leur nocivité, caractérisée par un facteur de pondération radiologique. La dose équivalente (H) correspond à la dose absorbée par un tissu multipliée par le facteur de pondération du rayonnement qui le traverse. H ne se mesure pas, elle se calcule. L’unité utilisée en radioprotection est le Sievert (Sv).
L’organisme est constitué de tissus n’ayant pas tous la même sensibilité aux RI. Des facteurs de pondération tissulaire établis par des experts permettent de tenir compte de ces différences. La somme de toutes les doses équivalentes multipliées par les facteurs de pondération des tissus exposés permet de calculer la dose efficace (E) au corps entier, également exprimée en Sievert.
Exposition aux radiations ionisantes à des fins médicales
L’exposition à des fins médicales (1,6 mSv/an) est la deuxième cause d’exposition de la population après la radioactivité naturelle (2,9 mSv /an). La radiologie conventionnelle (18 %) et la scanographie (71 %) sont les deux principaux contributeurs à la dose moyenne reçue.
Les examens radiologiques classiques sont moins fréquents en Onco-hématologie en raison des informations apportées par la tomodensitométrie (TDM ou scanner). La prescription des examens exposant aux RI (justification médicale) tient compte du rapport bénéfice-risque pour le patient, du nombre d’examens nécessaires et de la possibilité de recourir à des techniques n’utilisant pas de RI (échographie, imagerie par résonnance magnétique).
Examens courants pour les patients atteints de lymphome
La tomodensitométrie est un examen qui utilise les rayons X pour réaliser des images en coupes fines de l’organisme. En l’absence de contre-indication, le scanner avec injection d’un produit de contraste est un examen de référence lors du diagnostic et pour l’évaluation de la réponse au traitement, en comparant les lésions avant et après traitement. La réalisation de scanners systématiques après traitement du lymphome s’est montrée peu contributive pour les patients non symptomatiques.
La Tomographie par Émission de Positons (TEP) est un examen de Médecine nucléaire qui connait un important développement. Elle utilise les rayons gamma émis par le Fluor-18, élément radioactif de demi-vie courte (2 heures), injecté sous une forme liée à un sucre. L’activité tumorale consomme du glucose et les zones les plus actives sont visualisées grâce à une caméra TEP. Le recours à la TEP couplée à un scanner (TEP-TDM) est recommandé pour les lymphomes avides de glucose lors du bilan initial et pour l’évaluation de la réponse au traitement. Par contre, la TEP-TDM n’est pas indiquée dans le cadre de la surveillance systématique après traitement.
Limites annuelles d’exposition des personnes du public
Conformément au Code de la santé publique, l’exposition de la population à des sources de RI doit être maintenue au niveau le plus bas possible en dessous des limites annuelles réglementaires fixées pour les personnes du public :
- Dose efficace E : 1 mSv
- Dose équivalente H au cristallin : 15 mSv ;
- Dose équivalente H à la peau : 50 mSv / cm2 de peau, quelle que soit la surface exposée.
L’exposition médicale – des patients dans le cadre de la prise en charge de leur maladie et pour laquelle un bénéfice clinique est attendu par le médecin prescripteur – n’est pas soumise à ces limites.
Doses délivrées lors des examens courants
| Dose efficace lors des examens mSv | Nombre de clichés pulmonaires équivalents | Durée d’exposition au rayonnement naturel nécessaire pour atteindre la même dose (jours) | |
| Radiographie crâne/poumons | 0.1 | 1 | 12 |
| Radiographie rachis lombaire | 1 | 10 | 125 |
| Scanner thorax | 10 | 120 | 1258 |
| Scanner abdomino-pelvien | 20 | 200 | 2517 |
| TEP sans scanner | 4 | 40 | 504 |
| TEP avec scanner | 10 à 20 | 120 à 240 | 1258 à 2517 |
En savoir plus
- La radioactivité.com. Expositions médicales
- La radioactivité.com. Doses : limites légales
- Wikipédia. Rayonnement ionisant. Les irradiations médicales.
Rédaction avec la participation du Dr Alina Berriolo-Riedinger et de Sylvianne Prévot, Service de Médecine Nucléaire, Centre Georges-François Leclerc, Dijon.
« La télémédecine est une forme de pratique médicale à distance utilisant les technologies de l’information et de la communication» (Code de santé publique art L.6316-1). Elle met en rapport entre eux, soit le patient et un ou plusieurs professionnels de santé, soit plusieurs professionnels de santé.
Objectifs
Établir un diagnostic
Demander un avis spécialisé
Préparer une décision thérapeutique
Prescrire des produits, des examens biologiques et/ou d’imagerie médicale
Surveiller l’état de santé des patients
Pour un patient à risque, réaliser un suivi dans le cadre de la prévention ou un suivi après traitement.
5 actes de télémédecine autorisés
Téléconsultation
Consultation à distance, le patient et le médecin se parlent.
Acte médical mis en œuvre par vidéotransmission, la téléconsultation doit s’inscrire dans le respect du parcours de soins coordonné (en lien avec le médecin traitant). Le patient doit avoir eu au moins une consultation physique avec le médecin au cours des 12 derniers mois.
Les conditions de prise en charge et les tarifs applicables à la téléconsultation en secteur libéral sont définies par l’Assurance Maladie.
Téléexpertise
Le médecin sollicite à distance l’avis d’un ou de plusieurs professionnels médicaux, sur la base d’informations médicales. Le patient et le médecin ne se parlent pas.
Télésurveillance
Surveillance et interprétation à distance de données recueillies sur le lieu de vie du patient.
Télé-assistance médicale
Assistance médicale à distance d’un autre professionnel de santé au cours de la réalisation d’un acte.
Régulation médicale
Diagnostic par téléphone assuré par le SAMU/centre 15 avant une prise en charge aux urgences.
Avantages
Simplifie la prise en charge et le suivi des patients, en particulier ceux atteints de pathologies chroniques.
Améliore la qualité de vie des patients en favorisant le maintien sur leur lieu de vie.
Favorise l’accès de tous à des soins de qualité.
Conditions de bon usage
Consentement libre et éclairé du patient après information par le professionnel de santé.
Acte médical à part entière, la télémédecine doit respecter la confidentialité.
Traçabilité des échanges. Le compte-rendu de réalisation de l’acte doit être tracé dans le dossier du patient et le DMP lorsqu’il existe.
Ne remplace pas les actes médicaux en présentiel (consultation d’annonce par exemple), mais complète certains actes médicaux (consultation de surveillance).
Télémédecine et patients atteints de lymphome
Pour les patients atteints de lymphome, le développement de la télémédecine est possible dans des situations spécifiques. La téléexpertise se développe et la téléconsultation est encore une pratique d’exception, mais désormais possible pour des besoins spécifiques tels que la surveillance pendant et après la fin du traitement. Cependant, la téléconsultation ne remplace pas la consultation avant une chimiothérapie qui permet de réunir les éléments de décision comme l’examen clinique du patient.
Des informations relatives à ces actes sont disponibles sur le site : www.lymphoma-care.fr/documents-telechargeables/evaluation-pendant-le-traitement/
Liens utiles
https://www.ameli.fr/assure/remboursements/rembourse/telemedecine²
« La téléexpertise a pour objet de permettre à un professionnel médical de solliciter à distance l’avis d’un ou plusieurs professionnels médicaux en raison de leur formation ou de leurs compétences particulières, sur la base des informations médicales liées à la prise en charge d’un patient.» (art. 6316-1, 2ème paragraphe du Code de la santé publique).
La téléexpertise est un nouvel acte médical de télémédecine, accessible à tous les médecins et qui ne nécessite pas la présence du patient, à l’inverse de la téléconsultation. Cette nouvelle manière d’accéder aux soins complète les actes classiques, pour mieux répondre aux besoins des patients, au plus près de leur lieu de vie.
Les actes de téléconsultation sont remboursés par l’Assurance Maladie depuis septembre 2018 et ceux de téléexpertise depuis février 2019.
Patients éligibles pour une téléexpertise
Jusqu’à, la fin de l’année 2020, dans l’attente d’une possible extension, la télé-expertise est réservée aux patients dont l’accès aux soins doit être facilité en raison de leur état de santé ou de leur lieu de vie.
- Patients en ALD
- Patients atteints de maladies rares, définies par la règlementation
- Patients résidents en zones « sous-denses » (article 1434-4 du Code de la santé publique)
- Patients résidant en EPHAD ou en structures médico-sociales
- Personnes détenues
Téléexpertise et lymphomes
Toutes les situations médicales peuvent être concernées par la téléexpertise. Pour les lymphomes les plus fréquents, parmi les données du dossier médical, les caractéristiques des patients adultes, le type de lymphome et les facteurs de risque liés au lymphome sont utiles à la téléexpertise et communiqués par le médecin demandeur.
Lymphomes B diffus à grandes cellules
Âge, indice d’activité OMS, stade Ann Arbor, LDH sériques, nombre de localisations extra-ganglionnaires.
Index pronostique international des lymphomes B diffus à grandes cellules
Lymphome folliculaire
Âge, stade Ann Arbor, hémoglobine, LDH sériques, nombre de sites ganglionnaires atteints
Index pronostique des lymphomes folliculaires
Critères de forte masse tumorale du GELF
Lymphome de Hodgkin
Âge, stade Ann Arbor, atteinte médiastinale volumineuse, atteinte extra-ganglionnaire, symptômes B et VS 1ère H, nombre d’aires ganglionnaires envahies.
Pour les stades avancés : hémoglobine, albumine sérique, nombre de leucocytes et lymphocytes sanguins.
Avantages de la téléexpertise
Pour le patient, le délai pour obtenir un avis spécialisé est raccourci, la continuité des soins est maintenue.
Le médecin demandeur (le « requérant ») reste dans le parcours de soins.
Le médecin expert (le « requis) apporte son expertise dans les conditions adaptées à son exercice.
Les échanges et la mutualisation des connaissances entre médecins améliorent réciproquement leurs compétences.
Conditions et recommandations pour le bon usage de la téléexpertise.
Les données médicales du patient, nécessaires à la télé-expertise doivent être disponibles.
La télé-expertise doit s’inscrire dans le parcours de soins.
Respect des lois et règlement applicables aux conditions d’exercice médical, et des règles de déontologie. La télé-expertise est un acte médical qui engage la responsabilité de chacun des médecins intervenant.
Respect des règles de sécurité informatique et de confidentialité, notamment du Règlement général sur la protection des données (RGPD) tout au long du processus.
La téléexpertise concerne de nombreuses situations médicales. Le médecin requérant décide de recourir à la télé-expertise et le médecin requis est responsable de sa réalisation.
L’information du patient, par le professionnel médical requérant, de cette nouvelle modalité de prise en charge est nécessaire ; ainsi que le consentement libre et éclairé du patient ou le cas échéant de son représentant légal (un seul recueil en cas de télé-expertises répétées).
La transmission sécurisée au professionnel médical requis du motif de la demande et des données médicales du patient est nécessaire à la réalisation de l’acte.
Enregistrement du compte rendu dans le dossier patient tenu par le professionnel médical requis.
Transmission sécurisée du compte rendu au patient, au médecin requérant, au médecin traitant et aux autres professionnels de santé désignés par le patient et impliqués dans sa prise en charge.
2 niveaux de téléexpertise
Télé-expertise de niveau 1 : question ne nécessitant pas une étude approfondie de la situation du patient, ni la connaissance préalable du patient par le médecin requis (ou résultats d’examen, interprétation d’imagerie médicale, lecture de photos de lésion cutanée…).
Télé-expertise de niveau 2 : avis en réponse à une situation médicale complexe après étude approfondie, nécessite la connaissance préalable du patient par le médecin requis.
Tarification
Télé-expertise, tarification et conditions
| Patient | Médecin requérant | Médecin requis | |
| Rémunération par télé-expertise niveau 1 | 5 euros | 12 euros dans la limite de 4 par an et par patient | |
| Rémunération par télé-expertise niveau 2 | 10 euros | 20 euros dans la limite de 2 par an et par patient | |
| Conditions | Information et consentement du patient. Données médicales disponibles pour la télé-expertise | Rémunération limitée à 500 euros par an pour l’ensemble des télé-expertises | Niveaux 1 et 2 cumulables pour un même patient dans les limites définies. Dépassement d’honoraires non autorisés pour les actes de télé-expertise |
La tarification n’est pas cumulable avec un autre acte et ne donne lieu à aucun dépassement d’honoraire.
Facturation
Nomenclature générale des actes professionnels (NGAP)
Acte TE1 pour les téléexpertises de niveau 1
Acte TE2 pour les téléexpertises de niveau 2
La téléexpertise fait l’objet d’une facturation directe entre les médecins et l’Assurance Maladie. L’acte est facturé en tiers payant et pris en charge à 100%.
Le patient trouve dans son décompte de remboursements la trace de la facturation sous le libellé « Téléexpertise ».
